こんにちは♡
ねふなです
心臓の
リハビリテーション
注意点について
お伝えします
心臓リハビリテーション注意点
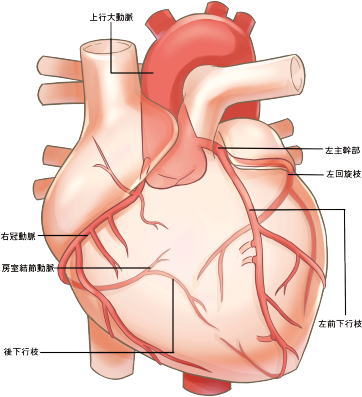
運動療法は心筋梗塞において再発防止、心不全の予防効果
狭心症においては動脈硬化病変の予防などの効果が得られる
患者の予後QOL向上にも重要な役割がある
心臓リハビリテーションの注意点についてまとめています
心臓リハビリについて詳しくはこちら
1.合併症
合併症
1.胸痛
狭心症・心筋梗塞の可能性
発作時は前後のバイタルサイン
心電図測定によるST変化確認
2.不整脈・心不全
心筋の壊死により心筋が正常に収縮せず
血液循環が悪くなるためにおこる
致死的不整脈
心室細動・心室頻拍
房室ブロック・RonT様PVC
心不全から心原性ショック危険性
3.心破裂・心室中隔穿孔
心筋梗塞発症1~2週間に起こることが多い
急な負荷が血圧低下心筋の脆弱部が心内圧に
耐えられず発生する
合併症回避のため
梗塞部位を確認し梗塞範囲や残存狭窄の有無
心機能の状態
心筋逸脱酵素の上昇の確認
※心筋逸脱酵素
CK・GOT・LDHの順に上昇の時間が
長くなり心筋逸脱酵素の最高値が心筋致死量指標となる
2.注意点

リハビリ前
1.患者が緊張せず安全に行えるよう必要性、内容・安全を説明する
過度な緊張は血圧上昇の因子となる
2.二重負荷になっていないこと自覚症状がないことを確認する
3.バイタルサイン測定
心電図を記録し安静時と比較し異常がないかを確認する
リハビリ中
1.負荷所要時間を測定する
2.心電図モニターを把握
自覚症状の有無・ST変化
バイタルサイン変化を確認
3.異常があれば中止し医師への報告をおこなう
リハビリ後
1.負荷後は臥床安静でバイタルサイン測定
心電図の記録を行う
2.異常があれば医師へ報告し観察を継続する
※リハビリ時の血圧変動
血圧が低下すると運動筋の活性化により
副交感神経が活性化され末梢血管を拡張する
⇒後負荷が減少するとともに低心拍出量症候群症状が出現
血圧が上昇すると
心筋酸素需要量の増大により心負荷過剰で
心筋虚血リスクが増大する
※二重負荷
食事や排泄・洗面・リハビリなど動作を2つ以上同時にまたは
連続して行う事
心筋の酸素消費量を高め血圧や脈拍が上昇し
心筋梗塞再発や合併症のリスクが高くなる
動作と動作の間には最低15~20分の休息を
とる必要がある
3.モニタリング

モニタリング
観察内容
1.自覚症状
低心拍出量
めまい・倦怠感・ふらつき
疲労・狭心症状・整形外科症状(下肢痛等)
2.心拍数
(自己検脈の指導を行う)
安静時心拍数増加
運動時心拍数の増加
3.血圧
起立性低血圧
運動中運動後血圧低下
4.不整脈(中止基準)
心室頻拍(3連発以上)
RonT型の心室性期外収縮
頻発する単一源生期外収縮
多源性期外収縮2連発(2回/分以上)

4.中止基準
運動負荷中止基準
自覚症状
進行性に増強する胸痛
強い息切れや強い疲労感
めまい我慢できない下肢痛
他覚所見
チアノーゼ・冷汗
心拍応答
運動中の徐脈・突然の頻脈
心電図
進行性のST低下または上昇
不整脈が発生しコントロールできない場合
心房祖細動
上室性頻拍・心室頻拍
心室祖細動・房室ブロック
心室内伝導障害
血圧変化
収縮期血圧250mmHgに到達
負荷前と比較し
10mmHg以上の低下
関連記事はこちら

前回の記事はこちら

看護師復職に向けて
知識整理をしました
今回は心臓
リハビリテーション
注意点について
お伝えしました
前回記事も
ごらんください

最後までご覧いただきありがとうございます
看護師ブログ
ねふなHappyワークライフバランスは
現役看護師がネフローゼ症候群発症し
職場復帰を目指して
奮闘する日々を綴っています
入院した経緯や療養生活で感じた不安など実体験を
同じ症状の方や看護や仕事に悩む方の
参考になればと思っています
約10年間異業種で働いた後に
看護師に復帰した経験もあります
看護師以外の方にも仕事や
日常生活をHappyにする情報を
提供できればと思っています