こんにちは♡
看護師ねふなです
復職に向けて
知識整理中
Aラインの
モニタリングを
お伝えします
Aラインモニタリング
急性期の循環管理に欠かせない観血的血圧モニタリング
そのAラインの波形を理解し読み取ることで異常の早期発見につながります
1.モニタリング
収縮期圧:SBP
(Systolic blood pressure)
心収縮時のピーク圧
左室後負荷
血液を押し出すために心臓は収縮する
押し出された血液による大動脈の血管壁にかかる圧力
拡張期圧: DBP
(Diastolic blood pressure)
心拡張期の圧
心臓へ血液が戻る状態では心臓は血液で拡張し大動脈の血液量が減り血管壁にかかる圧力も低下する
平均圧
心臓以外の組織を循環する時の血圧
末梢血流を評価する
平均圧
=拡張期圧+(収縮期圧-拡張期圧)/3
=収縮期圧×1/3+拡張期圧×2/3
※重要臓器の血流指標
60mmHg以下は各臓器へ還流が維持できない可能性がある
脈圧
収縮期血圧と拡張期血圧の差
一回拍出量の目安
一般的な正常値は40~60mmHg
狭小化は一回拍出量の減少や循環血液量の減少を示唆
増大化は動脈硬化のリスク
脈圧65以上の場合
心筋梗塞や脳血管疾患の危険性

2.観血的血圧測定と非観血的血圧測定
観血的血圧測定(ABP)
Aラインによるモニタリング
非観血的血圧測定(NIBP)
マンシェットによる測定
ABP、NIBPは測定部位や原理が違うため
同じ値とならないことがある
いずれも条件によって値は変動することを認識
患者の状態に応じて測定を使い分けることが重要
測定方法の違いによってどの程度の差が生じるかを把握することも必要
3.Aライン波形
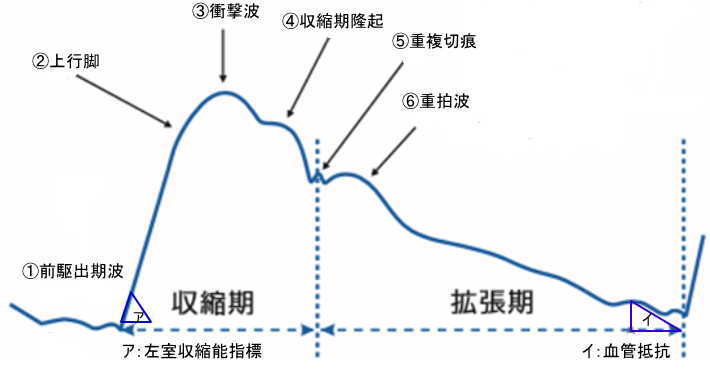
1.正常波形
アの角度
なだらか⇒心機能が低い
イの角度
なだらか⇒血管抵抗が大きい
急な角度⇒敗血症などで血管抵抗が下がっている
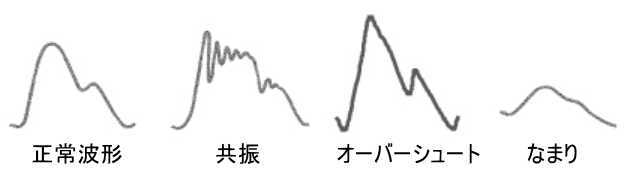
2.共振
細かな揺れの波形
原因
ルート内の小さな気泡
3.オーバーシュート
信号が増幅され尖った波形
大動脈起始部の血圧より収縮期圧は低く表示される
原因
ルートが長い
4.なまり
波形が鮮明に表示されない状態
原因
ルート内の大きな気泡
留置針が血管壁に当たっている
敗血症などで血管コンプライアンスが低下している
加圧バッグが正常に加圧されていない
4.呼吸性変動

呼吸性変動
胸腔内圧が呼吸に伴い圧力変化する
→静脈灌流量が変化する
→一回拍出量が増減する
⇒動脈圧波形が揺らぐ
正常な換気時
呼気時に胸腔内圧の上昇により静脈灌流が減少する
陽圧換気時
呼気時に静脈灌流が減少する
※循環血液量が減少するとこの変動は著明となり圧波形も大きく変動する
SVVモニタリング
(Stroke Volume Variation)
呼吸性変動率を数値化できるモニター
SVV上昇
⇒動脈圧の呼吸性変動が大きい
⇒循環血液量が減少している
以下の条件下において輸液管理に活用できる
動脈圧波形が正確
自発呼吸がない
不整脈がない
一回換気量は8ml/kg以上
関連記事はこちら

「看護の現場ですぐに役立つ 循環器看護のキホン」↓↓
前回記事

病院復職に向けて
知識整理をしました
今回はAラインの
モニタリングを
お伝えしました
前回の記事も
ごらんくださいね♡

最後までご覧いただきありがとうございます
看護師ブログ
ねふなHappyワークライフバランスは
現役看護師がネフローゼ症候群発症し
職場復帰を目指して
奮闘する日々を綴っています
入院した経緯や療養生活で感じた不安など実体験を
同じ症状の方や看護や仕事に悩む方の
参考になればと思っています
約10年間異業種で働いた後に
看護師に復帰した経験もあります
看護師以外の方にも仕事や
日常生活をHappyにする情報を
提供できればと思っています