循環器関連の病棟では日常使いでお世話になってる
モニター心電図「アラームに鈍感になってる」と言われることもしばしば
モニターアラームが鳴ったら患者へGO
そんな気持ちで心電図の基本とモニター心電図をまとめました
仕事選び転職サイトはこちら↓↓
心臓の電気的活動と心電図
心臓は生体のポンプとして収縮・拡張を
続けていますが『心臓の機械的活動』といわれるものです
この『心臓の機械的活動』を引き起こす源になる活動があります
それは『心臓の電気的活動』とよばれるもので
心電図とはこの電気的活動を記録したものです
心臓の電気的活動には放電(興奮状態)と
充電(回復状態)というものがあり
これらの現象を機械的に波形に表したのが心電図であるともいえます
放電(興奮状態)=脱分極 充電(回復状態)=再分極と言います
心電図検査
心電図(electrocardiogram:ECG)
心臓の電気信号を身体の表面からみたものです
心臓は筋肉でできた臓器で筋肉にわずかな電気刺激により興奮し拍動し
このような心臓を動かす電気の流れを測定するのが心電図検査です
心電図検査は、主に2種類の異常がないかを調べることができます
①脈の乱れがないか(不整脈)
②心臓の筋肉に異常がないか(心筋梗塞、狭心症、心筋症など)
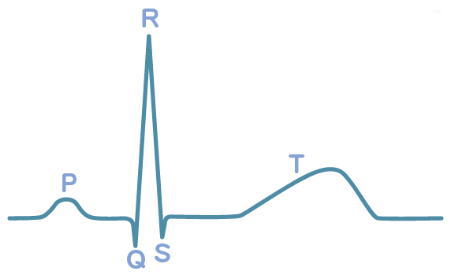
心電図波形
P波:心房の興奮(脱分極)過程
QRS群:心室中隔と左右心室筋の興奮(脱分極)過程
T波:心室内の電気的回復(再分極)過程
基線:T波の後は心室の活動はみられず
心臓は静止状態にあり波のない直線
心房の興奮(脱分極)がおきると心臓は
機械的活動として収縮を始めます
心電図上ではP波が出た後心房は収縮し始め
QRS群の終末点では心室が収縮し始めます
モニター心電図
患病棟などで装着されている心電図は
モニター心電図とよばれ患者の心電図異常を
24時間リアルタイムに観察するものです
モニター心電図では一般的に標準肢誘導
(双極肢誘導)が用いられ電気信号は
左の腰付近に向かっていきます
モニター心電図では近づいてくる電気信号を
正面にとらえているのでQRSの波形は
上向きになっていて最も心臓の収縮の
流れを見やすい位置になっています
目的
①心拍数の監視
②不整脈の監視
③波形の変化を長時間連続的に監視する
不整脈などの電気活動の異常の早期発見・対応につなげます
心電図が苦手な人に解剖生理から、「くすっ(笑)」としてしまう表現もおすすめです↓↓
モニター心電図はなぜⅡ誘導
モニター心電図の基本的装着ではⅡ誘導が画面に現れます
Ⅱ誘導は右上から左下への興奮の伝導を
心電図波形で上向きに描出します
洞結節は心房の右上にあり信号は右上から発信され
心房の興奮は右上から左下に向かいます
つまり心房興奮の集合体であるP波はⅡ誘導で
大きく上向きに描かれるわけです
心室興奮でもヒス束から出た信号は
左室筋が多いのも関係し全体としては右上から左下に伝導します
つまり心室収縮の波であるQRS波も
Ⅱ誘導で大きく上向きの波として現れるわけです
Ⅱ誘導はP波・QRS波とも大きく
上向きなので不整脈監視に適切な誘導です

装着
多くの場合・右鎖骨下に陰電極(赤)
左鎖骨下にアース(黄)左側胸部に陽電極(緑)を装着します
この位置では緑から赤・つまり下から
上を見ていることになるので12誘導の
なかでもⅡ誘導に近い波形になります
ノイズが混入せずP‐QRS‐Tがはっきり
しているモニター波形が理想的です
装着ポイント
①電極シールが乾いていない
②貼る部分の汚れと角質を落とす
③装着場所は筋肉の上を避ける
Ⅱ誘導はP波もQRS波もよく見える誘導ですが
見えにくい場合はモニターのほうで
Ⅰ誘導やⅢ誘導に切り替えることもできます
仕事選び転職サイトはこちら↓↓

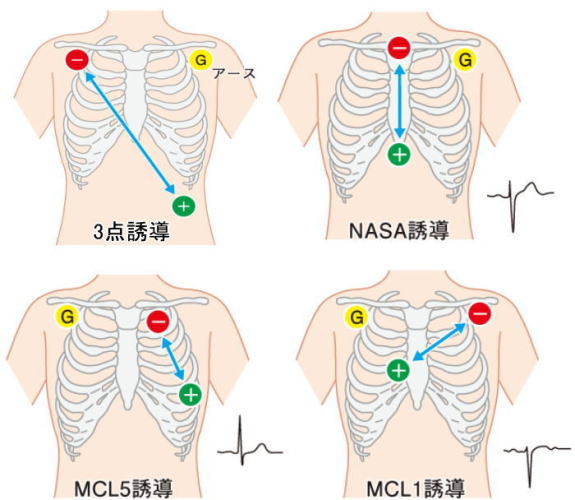
3点誘導法
3点誘導では左の腰に付けている電極が
プラス側となり右肩の電極がマイナス側となっています
この関係から四肢誘導の第II誘導に相当する誘導です
3点誘導法でも位置を変えること
必要な誘導に変更することができます。
第Ⅱ誘導
標準の誘導で最も一般に用いられて
Ⅱ誘導はP波もQRS波も比較的よく見える誘導です
NASA誘導
赤を胸骨上縁・緑を胸骨下縁に装着します
筋電図の混入が最も少ない誘導法です
この誘導もP波の鑑別がしやすい特徴があり
波形はV2や第Ⅲ誘導波形に近似します
虚血に伴うSTやT波の変化を捉えたい場合にはこの誘導が適しています
MCL5誘導
緑をV5の位置に装着します
心筋虚血に伴うSTやT波の変化を捉えたい場合にはこの誘導が適しています
MCL1誘導
緑をV1の位置に装着し
胸部誘導のV1波形に近似しています
V1波形はP波が観察しやすく脚ブロックや
心室期外収縮の起源の判定ができます
R波より下向き波形のS波が大となり
心電図の波形は下向きが深い形になります
刺激伝導系の基本から現場でのあるあるまで!ぜひ参考に↓↓
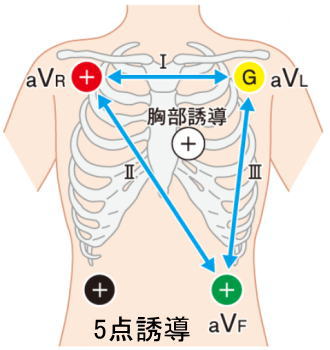
5点誘導法
赤・黄・緑に黒・白を加え5点で誘導を
変えるのが、5点誘導法です
黒をアースに右下胸部に貼り付けゼロ点とします
黒を基準点にし右上胸部の赤はaVR
左上胸部の黄色はaVL・下胸部の緑はaVFになります
また赤・黄・緑の電位差はⅠ、Ⅱ、Ⅲ誘導になります
さらに白をV1~V6の必要な位置に貼れば
黒との間で胸部誘導が描出され
胸部誘導波形もモニターできます
不整脈の観察が目的の場合はV1を
心筋虚血の判定が目的の場合はV5・V6が適切です
波形がおかしいと感じたら

波形がおかしいなと感じた場合
①電極シールの貼付場所をチェック
皮下脂肪が多く電気信号を読み取れない場合や
胸郭の動きが大きく雑音が混入する
場合なども原因に挙げられます
その際はシールを貼る位置を少し
変えてみることで正常な波形が表示されることがあります
シールが剥がれかかっている場合も
うまく波形が表示されませんので
シールの粘着性などもチェックします
②リードが揺れていないかチェック
モニター心電図はリード(赤、黄、緑の線)が
服の中から外へ出ているため
体の動きによってリードが揺れやすくなります
移動時などリードが揺れることで
雑音が入る場合があります
その際はリードが揺れないようにテープで
固定するかモニター心電図の本体を
ポケットに入れるなどの対応を行います
異常を発見した場合
12誘導心電図での精査が必要
モニター心電図では得られる情報が
少ないため12誘導心電図にくらべると
診断的価値は高くありません
モニター心電図は普段の生活の中で心臓の異常を
発見するために装着されるものであり
早期発見と早期診断につなげることが重要です
心電図の基本波形から、不整脈判断のフローチャートがあり、現場で活躍ぜひ参考に↓↓
関連記事はこちら

前回の記事はこちら

仕事選び転職サイトはこちら↓↓