こんにちは♡
ねふなです
看護師復職に向け
知識整理です
今回は大動脈解離
病態と急性期治療
について
お伝えします
大動脈解離の病態と急性期治療
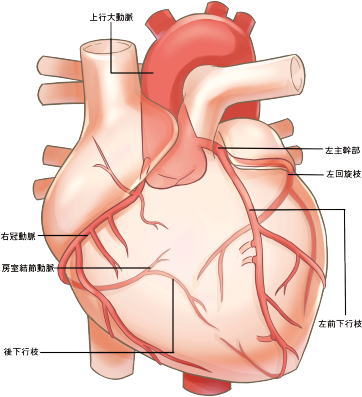
大血管疾患大動脈解離の病態と
急性期治療について記載しています
「病気がみえる(vol.2) 循環器」はこちら↓↓
1.病態

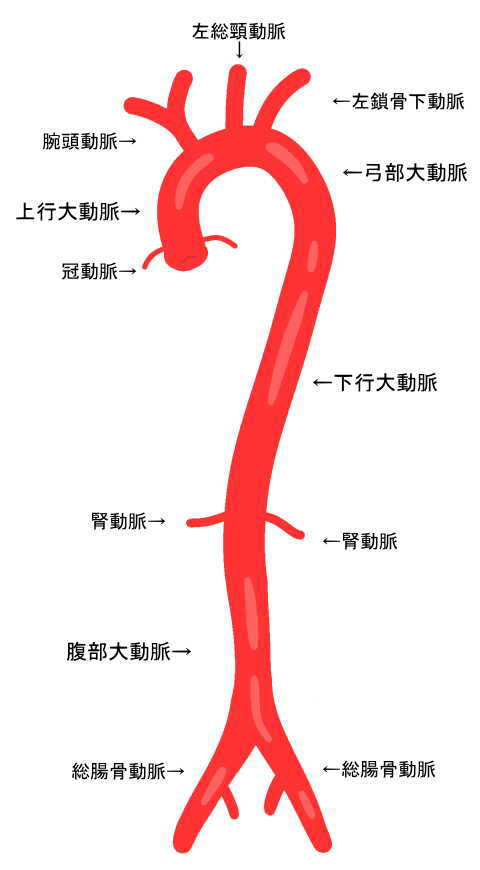
正常大動脈径
胸部3cm 腹部2cm
急性大動脈解離の主な病態
解離による大動脈の拡張
大動脈の破裂
偽腔の圧迫による血流障害
大動脈の拡張により大動脈弁閉鎖不全症
瘤形成、瘤圧迫症状(嗄声、嚥下障害)が出現
心タンポナーデ
血胸やその他部位への出血
分枝動脈の狭窄
閉塞による虚血
心筋梗塞 脳虚血 四肢虚血
肋間動脈虚血 腸管虚血 腎不全
その他
DIC 胸水 SIRS
大動脈解離の基本と分類について詳しくはこちら
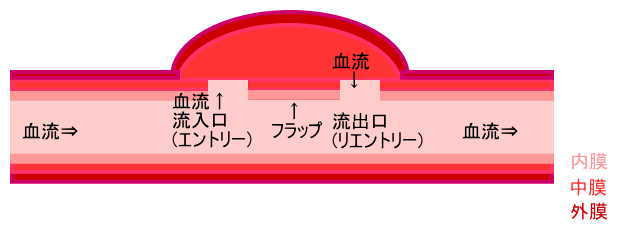
2.臓器灌流不全

malperfusion(臓器灌流不全)
大動脈解離によって主要分枝動脈への血流が障害され、各臓器に十分な血液が届かなくなる状態
大動脈解離の重篤な合併症のひとつで予後に大きく影響する
症状
突然の引き裂かれるような激烈な移動性胸痛または背部痛
そのほかの症状は病態により様々
心タンポナーデ・破裂⇒ショック
急性AR・心筋梗塞⇒急性心不全
脳虚血⇒意識障害、麻痺、痙攣
腸管虚血⇒腹痛、イレウス
四肢虚血⇒冷感・疼痛・動脈触知不可
肋間動脈虚血⇒対麻痺
腎動脈虚血⇒尿量低下・腎不全
胸水・SIRS⇒呼吸不全
3.急性期治療
急性期治療
大原則SF-A型緊急手術
SF-B型保存的療法
保存的療法でダメなSF-B型
破裂、切迫破裂
Malperfusion
脳虚血
腸管虚血
腎不全
対麻痺
下肢虚血
緊急に外科的治療や血管内治療を考慮
急性期保存的治療
降圧目標100~120mmHg
脈拍コントロール
β遮断薬・カルシウム拮抗薬・硝酸薬
鎮痛
モルヒネやフェンタネストを用いて積極的な除痛
一般的に降圧にて痛みは軽減
安静
慢性期管理
最解離と破裂の予防
血圧管理目標130~135mmHg
β遮断薬がfirst line drug
安静・運動
血圧が180を超えることが無いような活動範囲
血圧コントロールが良好であれば制限は必要ない
画像フォロー
大動脈径の変化を経時的にフォロー
発症後2年は解離関連事故が多く一定間隔で撮影
慢性期の手術適応
大動脈の破裂
大動脈径の急速は拡大(>5mm/6カ月)
大動脈径の拡大(55~60mm)
薬物によるコントロールが困難な高血圧をもつ偽腔開存型解離
大動脈径50mm以上のマルファン症候群に合併した大動脈解離
予後不良因子
新たなULP
70歳以上
発症時の大動脈最大径53mm以上
発症2~4週の偽腔の厚さ16mm以上
偽腔開存
⇒慢性期の破裂径拡大
手術の率が高く
注意深い経過観察が必要
関連記事はこちら

「病気がみえる(vol.2) 循環器」はこちら↓↓
前回の記事はこちら

病院勤務復職に向け
知識整理をしました
大動脈解離の病態と
急性期治療を
お伝えしました
前回の記事も
ごらんくださいね♡

最後までご覧いただきありがとうございます
看護師ブログ
ねふなHappyワークライフバランスは
現役看護師がネフローゼ症候群発症し
職場復帰を目指して
奮闘する日々を綴っています
入院した経緯や療養生活で感じた不安など実体験を
同じ症状の方や看護や仕事に悩む方の
参考になればと思っています
約10年間異業種で働いた後に
看護師に復帰した経験もあります
看護師以外の方にも仕事や
日常生活をHappyにする情報を
提供できればと思っています